Pediatría
ISSN impreso:0120-4912
e-ISSN:2444-9369
DOI: 10.14295/rp.v55i4.187
Reporte de caso
Cuerpo extraño en vía aérea, un reto clínico
Foreign body in airway, a clinical challenge
Rocio del Pilar Pereira-Ospinaa, Laura Jimena Hernándezb, José Miguel Suescún-Vargasc, Javier Yesid Pinzón-Salamancad.
a. Pediatra, Universidad de la Sabana, Chía, Colombia. Profesora de medicina, Universidad del Rosario, Bogotá, Colombia.
b. Pediatra, Universidad de los Andes. Bogotá, Colombia.
c. Pediatra hospitalario, Instituto Roosevelt. Bogotá, Colombia.Jefe de pediatría, Universidad del Rosario, Bogotá, Colombia. Profesor de pediatría, Universidades del Rosario, Andes y Sabana. Bogotá, Colombia.
d. Pediatra hospitalario, Instituto Roosevelt. Bogotá, Colombia Profesor de pediatría, Universidades del Rosario, Andes, Sabana y Militar. Bogotá, Colombia.
Recibido 24 de octubre de 2020 Aceptado 08 de noviembre 2022
Como Citar: Pereira-Ospina RP, Hernández LJ, Suescún-Vargas JM, Pinzón-Salamanca Y. Cuerpo extraño en vía aérea, un reto clínico. Pediatr.
2022;55(4): 222-225.
Autor para correspondencia: Rocio del Pilar Pereira-Ospina
Correo electrónico: rochi_1547@hotmail.com
Editor jefe: Fernando Suárez-Obando
Resumen
Antecedentes: La aspiración de un cuerpo extraño es considerada una de las principales causas de morbilidad y mortalidad prevenibles en la población pediátrica, en el año 2003 según estadísticas del Instituto Nacional de Medicina Legal y Ciencias Forenses, en Bogotá, D.C., ocurrieron ocho muertes por asfixia con cuerpos extraños, de las cuales el 90 % ocurrieron en menores de 5 años. Reporte de caso: En este artículo presentamos el caso de un paciente de veintitrés meses quién presentó un cuerpo extraño en el bronquio fuente derecho. Conclusiones: Es importante pensar en la aspiración de cuerpo extraño como uno de los diagnósticos diferenciales ante un cuadro clínico de síntomas respiratorios bajos de difícil manejo, como se muestra en el análisis del caso clínico.
Palabras clave: Pediatría, prevención, aspiración de alimentos, cuerpos extraños.
Abstract
Background: The aspiration of a foreign body is considered one of the leading causes of preventable morbidity and mortality in the pediatric population. In 2003, according to statistics from the «Instituto Nacional de Medicina Legal y Ciencias Forenses», eight deaths occurred due to suffocation with foreign bodies in Bogotá, D.C., of which 90 % occurred in children under five years of age. Case report: In this article, we present the case of a twentythree- month-old patient who presented a foreign body in the right main bronchus. Conclusions: It is essential to think of foreign body aspiration as one of the differential diagnoses when faced with a clinical case of lower respiratory symptoms that are difficult to manage, as shown in the clinical case analysis.
Key words: Pediatrics, prevention, food choking, foreign bodies.
Introducción
La aspiración de un cuerpo extraño es considerada un problema de salud pública ya que es una de las principales causas de morbilidad y mortalidad prevenibles en la población pediátrica (1). Está definida como la inhalación de elementos orgánicos, como comida, o inorgánicos, como juguetes, que causan obstrucción, asfixia o sofocación en el tracto respiratorio (2). Las complicaciones debidas a esta patología se incrementan con un diagnóstico y tratamiento retardados.
La aspiración de un cuerpo extraño se da con mayor frecuencia en niños menores de cuatro años, ya que la exploración de su entorno la hace mediante la vía oral, no presentan dentadura completa y se distraen al momento de la alimentación (3–6)with serious consequences that can produce both acute and chronic disease. Aspiration usually causes a medical emergency that requires a prompt diagnosis and an urgent therapeutic approach as it may result in the death of the child or severe brain injury. It typically involves organic foreign bodies (mainly food or nuts.
Ocurre generalmente cuando el niño se encuentra alimentándose o jugando y el principal signo es el inicio de dificultad respiratoria súbita.(7) Otros síntomas encontrados son tos persistente, sibilancias, y obstrucción unilateral al flujo pulmonar. La radiografía de tórax normalmente puede presentar una imagen radiopaca que corresponde al cuerpo extraño, en otras ocasiones se puede superponer con hallazgos de neumonía, derrame pleural, neumotórax y en un 54 % puede aparecer como normal (2).
Durante el año 2003 según estadísticas del Instituto Nacional de Medicina Legal y Ciencias Forenses, en Bogotá, D.C., ocurrieron ocho muertes por asfixia con cuerpos extraños, de las cuales el 90 % ocurrieron en menores de cinco años (8).
Reporte de Caso
Paciente masculino de 23 meses quien consulta remitido a hospital de tercer nivel, por cuadro de diez días de evolución consistente en síntomas respiratorios dados por tos seca que ha aumentado paulatinamente en el tiempo. El cuadro se asoció a fiebre y signos de dificultad respiratoria dados por taquipnea, aleteo nasal y cianosis central. La madre no refirió atoramiento con ningún alimento. Como antecedentes de importancia fue prematuro de 35 semanas por oligohidramnios, presentó ictericia con necesidad de fototerapia, peso al nacer de 1 600 gm talla al nacer de 43 cm. Estuvo en plan canguro y en unidad de cuidado intensivo neonatal (UCIN) por un mes. Reingreso a los 20 días por reflujo gastroesofágico.
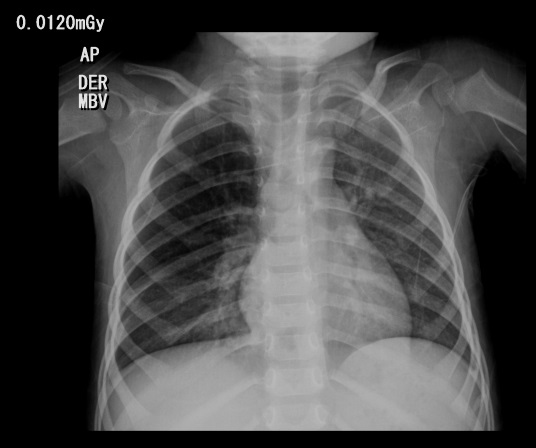
A su ingreso se administra oxígeno por cánula y se solicita radiografía de tórax reportada dentro de parámetros normales. Se considera diagnóstico de episodio sibilante y se inicia manejo con broncodilatador y oxígeno. La evolución clínica es desfavorable, con persistencia de picos febriles e incremento de trabajo respiratorio, por lo cual se realiza radiografía de tórax control 3 días después que muestra neumonía multilobar (Ver imagen 1). Adicionalmente se realizan hemocultivos y se inicia cubrimiento antimicrobiano con ampicilina sulbactam. Se inicia también tratamiento con oxígeno por cánula, salbutamol y beclometasona en inhaladores. Fue valorado por el servicio de infectología pediátrica, quienes consideraron continuar cubrimiento antimicrobiano y seguimiento de hemocultivos, los cuales finalmente resultan negativos.
Durante la hospitalización presenta evolución clínica estacionaria, llamando la atención, que a pesar de haber presentado mejoría respiratoria presenta episodios intermitentes de desaturación y disnea súbitos asociados a disminución del murmullo vesicular en hemitórax derecho. En radiografía de tórax de control se evidenció atelectasia basal derecha. Presentó varios episodios de diaforesis, cianosis central, astenia que resolvían espontáneamente o a veces con los cambios de posición lo que hizo pensar en un cuerpo extraño en la vía aérea.
Ante la sospecha de cuerpo extraño se solicitó valoración por cirugía pediátrica quien realizó exploración mediante fibrobroncoscopia encontrando cuerpo extraño «maní» (Ver imagen 2) en bronquio fuente derecho, con pequeño granuloma inflamatorio circundante. El niño evolucionó adecuadamente luego del procedimiento, sin signos o síntomas de inestabilidad hemodinámica, sin síntomas de respuesta inflamatoria sistémica o dificultad respiratoria, sin requerimiento de oxígeno suplementario, sin necesidad de mayores conductas; razón por la cual se da egreso. Haciendo un recuento retrospectivo consideramos que este cuerpo extraño hacía un efecto de válvula en el bronquio, por lo que la cianosis, desaturación y diaforesis desaparecían con los cambios de posición del paciente.
Figura 1. Radiografía de tórax.
Infiltrados mixtos predominantemente alveolares bibasales por neumonía multilobar sin evidencia de derrame pleural.
Figura 2. Cuerpo extraño.
Cuerpo extraño extraído (maní) de aproximadamente 0.8 cm de largo.
Discusión
La aspiración de cuerpo extraño es uno de los eventos más frecuentes y severos en pediatría, es una causa importante de mortalidad y morbilidad predominantemente en edades entre los 18 meses y 3 años, cuando los niños empiezan la exploración del entorno, el agarre y llevarse objetos a la boca. Es por esto que su reconocimiento y tratamiento precoz son necesarios para evitar complicaciones (9).
En los Estados Unidos se calculan entre 2 000 muertes anuales debido a aspiración de cuerpos extraños. Es la quinta causa de mortalidad en paciente en los primeros 3 años de vida y la primera causa de muerte no intencional en los menores de 12 meses. Los cuerpos extraños más frecuentes dependen de la edad del paciente, en lactantes y preescolares los cuerpos extraños más frecuentes son alimentos secos (maní, nueces, semillas de alimentos) pero también trozos de carne y alimentos sin una adecuada digestión; en niños de mayor edad predominan elementos inorgánicos como borradores, canicas, pelotas de juego entre otros. (Ver tabla 1) (12). Según un estudio publicado en 2013 con la experiencia de 2 624 pacientes quienes aspiraron cuerpos extraños, en el 66.7 % de los casos se trata de un cuerpo orgánico y en el 25.7 % de cuerpos inorgánicos. La mayoría de los cuerpos orgánicos encontrados fueron maníes, al igual que en el caso de nuestro paciente (2).
El retraso en la identificación de estos episodios se debe principalmente a la presentación tardía de la sintomatología o a la falta de un testigo confiable que haya evidenciado el momento de la aspiración. Esto puede llevar a complicaciones futuras que van desde tos frecuente, sibilancias y neumonías a repetición, encefalopatía por hipoxia, hasta la muerte (13). El principal problema para el médico es que muchas veces la anamnesis, el examen físico y la radiografía de tórax no son suficientes para el diagnóstico, ya que suelen ser normales hasta en un tercio de los casos (10,12).
En el presente caso, resalta el hecho que al inicio del cuadro no hubo episodios de atoramiento durante las comidas, ni episodio de cianosis posterior a la alimentación, tampoco había sido presenciado por algún familiar la ingestión de algún cuerpo extraño por lo cual se tomó como un cuadro broncobstructivo, sin embargo durante la hospitalización aunque en la radiografía no se observaban signos directos o indirectos de cuerpo extraño en la vía aérea fueron los episodios de cianosis, diaforesis y astenia que resolvían espontáneamente o a veces con los cambios de posición los que hizo sospecha la presencia de un cuerpo extraño
La sospecha de aspiración de un cuerpo extraño siempre ha presentado un dilema diagnóstico en pediatría debido a que es una condición que únicamente se puede establecer inequívocamente después de haber sometido al paciente a una broncoscopio (13). En el estudio «algoritmo de manejo o de la sospecha de aspiración de cuerpo extraño en niños» se toma en cuenta varias aspectos como: presenciar el momento de la aspiración, pérdida de conciencia, presencia de respiración ruidosa, estridor y disfonía, sibilancias de novo o persistentes, reducción unilateral del flujo aéreo y anormalidades en la radiografía de tórax para crear un score diagnóstico y así realizar la intervención ya sea seguimiento o realización de broncoscopia (10).
La broncoscopia flexible es el método más utilizado para el diagnóstico y manejo de los cuerpos extraños (1). El paciente presentó inicialmente signos de dificultad respiratoria asociados a respuesta inflamatoria sistémica que inicialmente eran compatibles con un proceso infeccioso de la vía aérea, sin embargo ante la evolución tórpida, los episodios de cianosis, la disminución del murmullo vesicular en hemitórax derecho y la resolución de los episodios con los cambios de posición se sospechó la aspiración de cuerpo extraño por lo que se solicitó la broncoscopia que como se evidencia en la literatura es el gold standard para el diagnóstico y tratamiento de estos episodios.
Existen varias recomendaciones para prevenir este tipo de eventos en la población pediátrica. La alimentación siempre debe ser supervisada por un adulto, en un ambiente lejano de distracciones, el niño o niña debe estar adecuadamente sentado de forma vertical, no debe estar corriendo, llorando o riendo mientras come. Debe enseñársele al niño a comer los alimentos uno por uno, no en puñados para haya una buena masticación, los niños menores de 6 años no deben consumir alimentos pequeños como maní, almendras, maíz tostado, frutos secos entre otros. Se deben cocinar los alimentos de tal manera que se encuentren lo suficientemente blandos para hacer puré o papilla. Los alimentos como uvas, aceitunas, salchichas deben ser cortados en trozos de 5 mm ya que son cilíndricos o redondos y por su forma podrían generar asfixia. Se deben cortar las frutas y verduras secas o mejor rallarlas, quitar los huesos de la carne y las espinas del pescado (3,6)
Tabla 1. Cuerpos extraños en la vía aérea
|
Muy comunes |
|
Maní, maíz, semillas de frutas, fríjol, café, nueces, juguetes plásticos, monedas, carne, crispetas, huesos de res, pollo y/o pescado. |
|
Moderadamente comunes |
|
Tapas de lapiceros, diferentes semillas, uvas, tachuelas, tornillos, alfileres, anillos, aretes, piedras, dientes, lápices y baterías. |
|
Poco comunes |
|
Chicles, velas, canicas, salchichas, chorizos, fragmentos de vidrios o frutas congeladas. |
Tomado y modificado de: Suescún-Vargas JM. Crianza & salud para el bienestar de la familia. Sociedad Colombiana de Pediatría. Cuerpo extraño en la vía aérea: un accidente potencialmente grave pero fácilmente prevenible. 2006;31–3.
Agradecimientos
A la Dra. Mónica Cediel, por su participación como pediatra tratante del paciente. Al Departamento de Educación e Investigación del Instituto Roosevelt por su ayuda y colaboración en este manuscrito.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de interés.
Referencias
1. Hamed DHE dine, Naguib ML, El Attar MM. Foreign body aspiration in children and role of flexible bronchoscopy: A 3year experience. Egypt Pediatr Assoc Gaz. 2016; 64(4)167-170.
2. Boufersaoui A, Smati L, Benhalla KN, Boukari R, Smail S, Anik K, et al. Foreign body aspiration in children: experience from 2624 patients. Int J Pediatr Otorhinolaryngol. 2013;77(10):1683–8.
3. Lluna J, Olabarri M, Domenech A, Rubio B, Yague F, Benitez MT, et al. [Recommendations for the prevention of foreign body aspiration]. An Pediatr (Barc). 2017;86(1):50.e1-50.e6.
4. Rodriguez H, Cuestas G, Botto H, Nieto M, Cocciaglia A, Passali D, et al. [Delayed diagnosis of foreign body in the airway in children: case series]. Arch Argent Pediatr. 2013;111(3):e69-73.
5. Salih AM, Alfaki M, Alam-Elhuda DM. Airway foreign bodies: A critical review for a common pediatric emergency. World J Emerg Med. 2016;7(1):5–12.
6. Rodriguez H, Cuestas G, Gregori D, Lorenzoni G, Tortosa S, Rodriguez D’Aquila M, et al. [Recommendations for the prevention of organic foreign bodies aspiration]. Arch Argent Pediatr. 2017;115(5):512–6.
7. Mohammad M, Saleem M, Mahseeri M, Alabdallat I, Alomari A, Za’atreh A, et al. Foreign body aspiration in children: A study of children who lived or died following aspiration. Int J Pediatr Otorhinolaryngol. 2017;98:29–31.
8. Suescún-Vargas JM. Crianza & salud para el bienestar de la familia. Sociedad Colombiana de Pediatría. Cuerpo extraño en la vía aérea: un accidente potencialmente grave pero fácilmente prevenible. 2006;31–3.
9. Maggiolo J, Rubilar L, Girardi G. Cuerpo extraño en la via aérea en pediatría. Neumol Pediatr. 2015;10(3):106–10.
10. Janahi IA, Khan S, Chandra P, Al-Marri N, Saadoon A, Al-Naimi L, et al. A new clinical algorithm scoring for management of suspected foreign body aspiration in children. BMC Pulm Med. 2017;17(1):61.
11. Correa C, González Casas DD, Rincón LC, Peña R, Luengas JP. Diagnóstico y tratamiento de cuerpos extraños en la vía aérea pediátrica: serie de casos. Pediatria (Santiago). 2016;49(4):122–7.
12. Pitiot V, Grall M, Ploin D, Truy E, Ayari Khalfallah S. The use of CT-scan in foreign body aspiration in children: A 6 years’ experience. Int J Pediatr Otorhinolaryngol. 2017;102:169–73.
13. Sink JR, Kitsko DJ, Georg MW, Winger DG, Simons JP. Predictors of Foreign Body Aspiration in Children. Otolaryngol Neck Surg 2016;155(3):501-7.