Pediatría
ISSN impreso:0120-4912
e-ISSN:2444-9369
DOI: 10.14295/RP.V55I2.329
Reporte de caso
Remisión completa de Neuritis Óptica Retrobulbar ocasionada por sinusitis Etmoidal en un paciente pediátrico
Complete remission of Retrobulbar Optic Neuritis caused by Ethmoidal sinusitis in a pediatric patients
Aderito De Sousa Fontesa, Maria Jose Zamora Santilb.
a. Otorrinolaringologo Jefe, Unidad de Otorrinolaringoendoscopia; coordinador, fellowship de Cirugía Endoscópica de Nariz, Senos Paranasales
y Base de Cráneo, Instituto Médico La Floresta; profesor, Unidad Interdisciplinaria de Cirugía Endoscópica de Base de Cráneo; Profesor visitante,
posgrado de Neurocirugía, Hospital Militar “Dr. Carlos Arvelo”, Caracas, Venezuela.
b. Otorrinolaringologo. Senior fellowship en Cirugía Endoscópica de Nariz, Senos Paranasales y Base de Cráneo, Instituto Médico La Floresta;,
Caracas, Venezuela.
Recibido 05 de octubre de 2021 Aceptado 08-05 de Agosto de 2022
Como Citar: De Sousa Fontes A y Zamora Santil MJ. Remisión completa de Neuritis Óptica Retrobulbar ocasionada por sinusitis Etmoidal en un
paciente pediátrico. Pediatr. 2022;55(2): 106-109.
Autor para correspondencia: Aderito De Sousa Fontes
Correo electrónico: aderitodesousa@yahoo.com
Editor Jefe: Fernando Suárez-Obando
Resumen
Antecedentes: la neuritis óptica retrobulbar (no) en pacientes pediátricos es una entidad poco frecuente que ocasiona alteraciones visuales y ceguera y puede estar relacionada con la presencia de RINOSINUSITIS y etmoidal y esfenoidal. Si bien es cierto que la enfermedad inflamatoria de los senos paranasales en los niños es un trastorno muy frecuente y sus complicaciones extra nasosinusales son infrecuentes, la no puede estar relacionada a la presencia de una variación anatómica de la arquitectura de los senos etmoidales y esfenoidal. Reporte de caso: presentamos a un paciente de 6 años con una rinosinusitis recurrente de evolución tórpida, que manifestó visión borrosa progresiva y deterioro visual del lado izquierdo. Los estudios imagenológicos pusieron en evidencia un mucocele etmoidal homolateral, asociados a la presencia de una celdilla esfeno-etmoidal muy neumatizada (celdilla de onodi). El paciente mostró mejoría lenta con el tratamiento indicado y pudo recuperar de manera satisfactoria su proceso nasosinusal y su función visual sin evidencia de secuelas. Conclusiones: la presencia de alteraciones visuales asociadas a manifestaciones rinosinusales en el niño, debe despertar la sospecha de esta complicación, por lo que el diagnóstico y manejo oportuno de este problema, puede mejorar las alteraciones visuales y prevenir consecuencias que pueden ser serias y permanentes.
Palabras clave: Neuritis óptica retrobulbar, Perdida visual, Rinosinusitis crónica, Mucocele esfeno-etmoidal, Celdilla de Onodi.
Abstract
Background: retrobulbar optic neuritis (on) in pediatric patients is a rare entity that causes visual disturbances and blindness and may be involved with an ethmoid and sphenoid rhinosinusitis. Although that inflammatory of the paranasal sinuses disease in children is a very common disorder and its extra-nasosinusal complications are infrequent, on may be related to the presence of an anatomical variation of the ethmoid and sphenoid sinuses architecture. Case report: we present a 6-year-old patient with recurrent rhinosinusitis of torpid evolution, who manifested progressive blurry vision and visual impairment on the left side. Imaging studies revealed a homolateral ethmoidal mucocele, associated with a highly pneumatized spheno-ethmoidal cell (onodi cell). The patient showed slow improvement with the suitable medical treatment and was able to satisfactorily recover his sinonasal process and his visual function without evidence of aftermaths. Conclusions: visual disturbances associated with rhinosinusal manifestations in children should arouse suspicion of this complication, so the timely diagnosis and management of this problem can improve visual disturbances and prevent consequences that can be serious and permanent
Key words: Retrobulbar optic neuritis, Visual loss, Chronic rhinosinusitis, Sphenoethmoidal mucocele, Onodi cell.
Introducción
La relación anatómica entre los senos Etmoidales y Esfenoidal con el nervio óptico, puede ser propicia para que un proceso inflamatorio a ese nivel pueda causar una alteración visual y ceguera debido a una neuritis óptica (NO).
En el presente reporte, presentamos un caso de un paciente pediátrico de 6 años, con historia de rinosinusitis crónica tratada irregularmente, que presentó una alteración visual por una neuritis óptica Retrobulbar, ocasionada por un mucocele Etmoidal. El diagnóstico oportuno y el tratamiento inmediato condujeron a la recuperación clínica de la pérdida visual.
Presentación de caso
Un varón de 6 años fue evaluado en nuestra unidad con manifestaciones rinosinusales recurrentes caracterizadas por obstrucción nasal, secreción post-nasal, ronquido nocturno, hipoacusia fluctuante bilateral, de mas de 2 años de evolución, asociadas a deterioro visual, visión borrosa progresiva izquierda y cefalea frontal homolateral, de 1 mes de evolución.
Al examen otorrinolaringológico se apreció una hipertrofia moderada de tejido adenoideo con presencia de secreciones espesas y claras en ambos corredores. Las membranas timpánicas se encontraron opacas y retraídas, sin evidencia de secreciones.
El examen oftalmológico y neurooftalmológico, reveló una alteración visual importante con agudeza visual con corrección por ojo derecho (OD) de 20/20 e izquierdo (OI) de 20/40, defecto pupilar aferente relativo ojo izquierdo ¾, test de Ishihara demostró compromiso importante de visión de colores OD 10/10 y OI 0/10, el Potencial Evocado Visual (PEV) reveló en ojo izquierdo prolongación de la onda P-100.
El estudio de Tomografía Computada (TC) de los Senos Paranasales reveló una opacificación de todos los senos paranasales, destacándose un compromiso en las celdillas etmoidales anteriores y posteriores y el seno Esfenoidal y una hipertrofia significativa de las Adenoides. Se apreció integridad de la lamina papirácea en ambos lados y se evidenciaron la presencia de una Celdilla Esfenoetmoidal (CEE), más evidente en el lado izq.
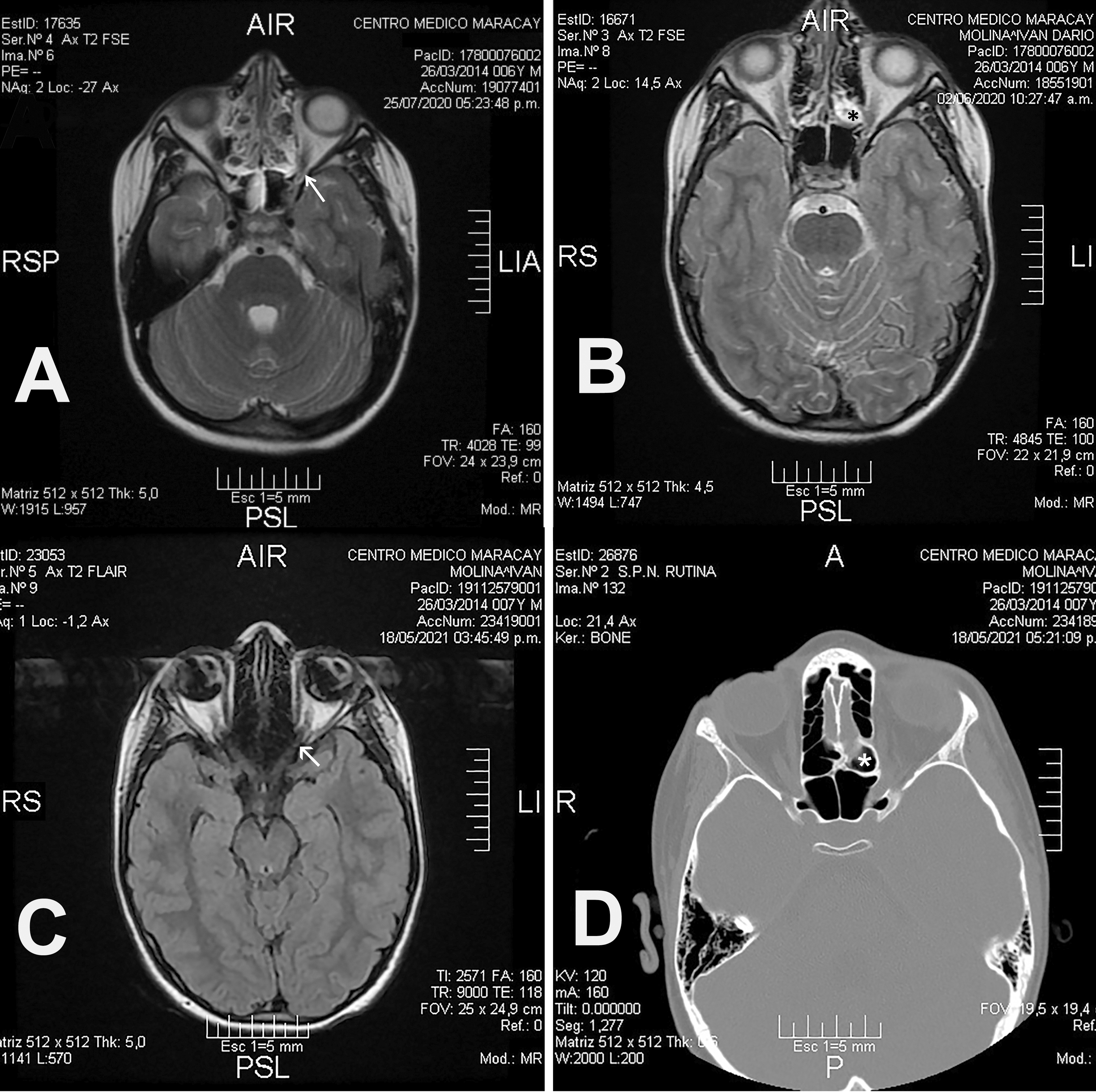
El estudio de Resonancia Magnética Nuclear (RMN) mostraron en imágenes ponderadas en T1 y T2 con evidencia de señal hiperintensa, ocupando todo el seno etmoidal posterior izquierdo, extendiéndose a la pared orbitaria a nivel de su ápex orbitario [Figura 1A], con un estrecho contacto con el segmento intracanalicular del nervio óptico izquierdo. [Figura 1B]
La correlación clínica e imagenológica suscitó el diagnosticó de NO causada por un mucocele en una CEE. El paciente fue tratado inicialmente con esteroides sistémicos y tópicos, antibióticos, mucolíticos y descongestionantes. El paciente recibió tratamiento con Amoxicilina/ácido Clavulánico por 15 días y esteroides sistémicos, que inicialmente comenzaron con un pulso endovenoso de Metilprednisona 375 mg/día por 72 horas, seguido con Prednisona 25 mg/día vía oral hasta completar 7 días.
En el seguimiento riguroso, los síntomas respiratorios y visuales mejoraron significativamente al mes de iniciado el tratamiento.
La evaluación oftalmológica control evidenció una importante mejoría de los hallazgos previamente observados, con una agudeza visual OD 20/20 y OI 20/25+1, el Test de Ishihara normal OD 10/10 y OI 10/10 y PEV fue normal para ambos ojos.
La mejoría clínica se demostró en el seguimiento con RMN y TCSPN, evidenciándose una importante regresión y franca tendencia a la resolución de los hallazgos inicialmente observados. [Figuras 1C y 1D]
Figura 1.
Discusión
La NO es un trastorno inflamatorio agudo o crónico que puede ser originado por una gran variedad de trastornos y enfermedades. Su origen por sinusopatías es raro, pero la relación anatómica de los senos Etmoidales y Esfenoidal con el nervio óptico, puede ser propicia para que ambos problemas coexistan. (1)
La incidencia anual de la NO varía de 1.4 a 6.4 casos nuevos por cada 100,000 habitantes, es mas frecuente es mujeres y a partir de la tercera década de la vida, pero puede ocurrir desde la primera hasta la séptima década. (2)
Las complicaciones de la enfermedad inflamatoria rinosinusal mas frecuentes observadas en la población pediátrica son la celulitis periorbitaria y las complicaciones intracraneales, la NO es poco frecuente, pero ha sido reportada. (3)
La proximidad del trayecto del nervio óptico en el canal óptico es más estrecha en relación con las celdillas Etmoidales posteriores y el seno Esfenoidal y esta situación, lo hace mas vulnerable, cuando el proceso inflamatorio se extiende desde cualquiera de estos senos paranasales. (4) Una celdilla Esfenoetmoidal (CEE) muy neumatizada, es una variación anatómica de la celdilla Etmoidal más posterior, que hace que el nervio óptico y la arteria carótida interna, se relacionen estrechamente. (5) (Ver figura 2A y 2B)
Endoscópicamente, una CEE muy neumatizada se diferencia de una celdilla Etmoidal posterior por la presencia del relieve protuberante del canal óptico. (6)
En este sentido, se han descrito mecanismos fisiopatológicos en la NO de origen rinosinusal, que contemplan la afectación compresiva del nervio óptico secundaria a un proceso inflamatorio sinusal expansivo (mucocele) y la osteítis de la pared ósea sinusal contigua con el nervio óptico. (7)
La TC es el Gold Standard en el diagnóstico de la enfermedad inflamatoria de los SPN. Los cortes axiales y coronales son las mejores proyecciones para identificar la presencia de una CEE. (8) Su incidencia, en TC varía entre un 8 % a 60 %. (7)
Los estudios de RMN de la órbita, permiten evaluar el contenido orbitario, estableciendo la relación de co-morbilidad de una alteración de la función visual con una sinusopatía Etmoidal o Esfenoidal. (8).
En algunos casos una CEE muy neumatizada puede observarse en estudios de TC, dentro del seno Esfenoidal. (9). Ver la figura 1.
Las imágenes de RMN ponderadas en T1 y T2 en los procesos inflamatorios nasosinusales con la presencia de secreciones revelan hipointensidad en T1 e hiperintensidad en T2. Los mucoceles se manifiestan hiperintensos en secuencias ponderadas en T1 y T2 debido a su contenido proteico. (8)
El tratamiento recomendado en niños con NO asociada a una sinusopatía es Metilprednisona intravenosa 20 a 30 mg/kg por día, durante 3-5 días, acompañado de tratamiento de la enfermedad rinosinusal asociada. A pesar de que no existen estudios prospectivos del pronóstico de recuperación visual en niños con NO con esta etiología, los reportes disponibles han señalado que la recuperación visual es buena en la mayor parte de los casos. (10)
En la mayoría de los informes de NO en edad pediátrica, los pacientes eran mayores de 12 años. Wan et al. (11) señalaron en un estudio retrospectivo de 59 niños que presentaron un primer episodio de NO (a las edades de 3.9-18.8 años), 89 % recuperaron al menos 20/40 de agudeza visual al año. Solo 3 % tuvieron una visión ≥ 20 / 200 en el ojo afectado al año de seguimiento y desarrollaron Esclerosis Múltiple. La afectación de la agudeza visual, el sexo, el compromiso bilateral, el edema del disco óptico y los diagnósticos subyacentes no se asociaron con malos resultados visuales. 93 % de los casos con neuritis óptica unilateral y discapacidad visual leve, fueron tratados con esteroides y/o inmunoglobulina intravenosa por plasmaféresis, establecen que es estos casos hay riesgos de desarrollar enfermedad neuroinflamatoria o desmielinizante en el nervio óptico afectado.
La cirugía endoscópica de los senos afectados se debe reservar a pacientes con NO compresiva asociada a mucoceles o pioceles, con compromiso visual ipsilateral severo, con o sin defecto pupilar aferente y con deficiente respuesta al tratamiento médico. (10)
El pronóstico de la NO asociada a una sinusopatía generalmente suele ser bueno, en la mayoría de los casos va a depender de la prontitud en realizar el diagnóstico y la instauración del tratamiento correcto. El diagnóstico tardío y el tratamiento inadecuado pueden conducir a pérdida visual permanente.
Figura 2. Elaboración propia
Conclusiones
La NO es un trastorno serio, que debe ser considerado como una complicación en las rinosinusitis, especialmente aquellas que afectan los senos Etmoidales y Esfenoidal. A pesar de que esta alteración es infrecuente en la población pediátrica, Los oftalmólogos, otorrinolaringólogos y radiólogos deben tomar en cuenta que alteraciones visuales asociadas a manifestaciones rinosinusales, opacificación de los senos Etmoidales o Esfenoidal en presencia de una CEE muy neumatizada, ocasione una NO.
El diagnostico y el manejo oportuno adecuado de este problema, puede revertir las alteraciones visuales y prevenir consecuencias que pueden ser serias y permanentes, como lo ilustra el caso presentado, un tratamiento rápido y adecuado, puede restaurar la visión en el ojo afectado.
Referencias / Bibliografía
1. Chafale VA, Lahoti SA, Pandit A, Gangopadhyay G, Biswas A. Retrobulbar optic neuropathy secondary to isolated sphenoid sinus disease. J Neurosci Rural Pract. 2015;6(2):238-40.
2. Rothstein J, Maisel RH, Berlinger NT, Wirtschafter JD. Relationship of optic neuritis to disease of the paranasal sinuses. Laryngoscope. 1984;94:1501-8.
3. Gómez JA. Complicaciones de las sinusitis en la infancia. An Pediatr. 2003;1(S1):40-6.
4. Rothstein J, Maisel RH, Berlinger NT, Wirtschafter JD. Relationship of optic neuritis to disease of the paranasal sinuses. Laryngoscope. 1984;94:1501-8.
5. Onodi A. The optic nerve and the accessory cavities of the nose. Ann Otol Rhinol Laryngol. 1908;17(1):1-115.
6. Coca A, Fernández LC, Llorente Pendás JL, Rodrigo Tapia JP. Reversible retrobulbar optic neuritis due to sphenoidal sinus disorders: Two case studies. Acta Otorrinolaringol Esp. 2008;59:308-10.
7. Kasemsiri P, Thanaviratananich S, Puttharak W. The prevalence and pattern of pneumatization of Onodi cell in Thai patients. J Med Assoc Thai. 2011;94:1122-6.
8. Yoon KC, Park YG, Kim HD, Lim SC. Optic neuropathy caused by a mucocele in an Onodi cell. Jpn J Ophthalmol. 2006;50:296-8.
9. Loeb H. A study of the anatomic relations of the optic nerve to the accesory cavities of the nose. Ann Otol Rhinol Laryngol. 1909;18(2): 243-306.
10. Borchert M, Liu GT, Pineles S, Waldman AT. Pediatric Optic Neuritis: What Is New. J Neuroophthalmol. 2017;37(S1):14-22.
11. Wan MJ, Adebona O, Benson LA, Gorman MP, Heidary G. Visual outcomes in pediatric optic neuritis. Am J Ophthalmol. 2014;158:503-7.