Cuerpo extraño en vía aérea, un reto clínico
Contenido principal del artículo
Resumen
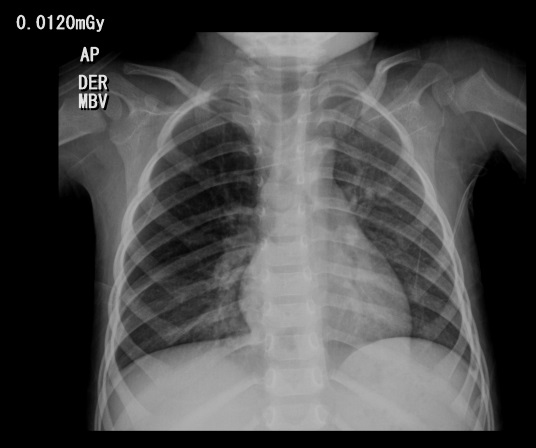
Antecedentes: La aspiración de un cuerpo extraño es considerada una de las principales causas de morbilidad y mortalidad prevenibles en la población pediátrica, en el año 2003 según estadísticas del Instituto Nacional de Medicina Legal y Ciencias Forenses, en Bogotá, D.C., ocurrieron ocho muertes por asfixia con cuerpos extraños, de las cuales el 90 % ocurrieron en menores de 5 años. Reporte de caso: En este artículo presentamos el caso de un paciente de veintitrés meses quién presentó un cuerpo extraño en el bronquio fuente derecho. Conclusiones: Es importante pensar en la aspiración de cuerpo extraño como uno de los diagnósticos diferenciales ante un cuadro clínico de síntomas respiratorios bajos de difícil manejo, como se muestra en el análisis del caso clínico.
Descargas
Detalles del artículo

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Licencia Creative Commons
Atribución-NoComercial-CompartirIgual 4.0 Internacional (CC BY-NC-SA 4.0)
Usted es libre de:
Compartir - copiar y redistribuir el material en cualquier medio o formato.
Adaptar - remezclar, transformar y construir a partir del material
La licencia no puede revocar estas libertades en tanto se sigan los términos de la licencia.
- Atribución — Usted debe dar crédito de manera adecuada, brindar un enlace a la licencia, e indicar si se han efectuado cambios. Puede hacerlo en cualquier forma razonable, pero no de forma tal que sugiera que usted o su uso tienen el apoyo del licenciante.
- NoComercial — Usted no puede hacer uso del material con propósitos comerciales.
- CompartirIgual— Si remezcla, transforma o crea a partir del material, debe distribuir su contribución bajo la misma licencia del original.
- No hay restricciones adicionales — No puede aplicar términos legales ni medidas tecnológicas que restrinjan legalmente a otras a hacer cualquier uso permitido por la licencia.
Citas
Hamed DHE dine, Naguib ML, El Attar MM. Foreign body aspiration in children and role of flexible bronchoscopy: A 3year experience. Egypt Pediatr Assoc Gaz. 2016; 64(4)167-170. DOI: https://doi.org/10.1016/j.epag.2016.10.002
Boufersaoui A, Smati L, Benhalla KN, Boukari R, Smail S, Anik K, et al. Foreign body aspiration in children: experience from 2624 patients. Int J Pediatr Otorhinolaryngol. 2013;77(10):1683–8. DOI: https://doi.org/10.1016/j.ijporl.2013.07.026
Lluna J, Olabarri M, Domenech A, Rubio B, Yague F, Benitez MT, et al. [Recommendations for the prevention of foreign body aspiration]. An Pediatr (Barc). 2017;86(1):50.e1-50.e6. DOI: https://doi.org/10.1016/j.anpede.2016.04.003
Rodriguez H, Cuestas G, Botto H, Nieto M, Cocciaglia A, Passali D, et al. [Delayed diagnosis of foreign body in the airway in children: case series]. Arch Argent Pediatr. 2013;111(3):e69-73.
Salih AM, Alfaki M, Alam-Elhuda DM. Airway foreign bodies: A critical review for a common pediatric emergency. World J Emerg Med. 2016;7(1):5–12. DOI: https://doi.org/10.5847/wjem.j.1920-8642.2016.01.001
Rodriguez H, Cuestas G, Gregori D, Lorenzoni G, Tortosa S, Rodriguez D’Aquila M, et al. [Recommendations for the prevention of organic foreign bodies aspiration]. Arch Argent Pediatr. 2017;115(5):512–6.
Mohammad M, Saleem M, Mahseeri M, Alabdallat I, Alomari A, Za’atreh A, et al. Foreign body aspiration in children: A study of children who lived or died following aspiration. Int J Pediatr Otorhinolaryngol. 2017;98:29–31. DOI: https://doi.org/10.1016/j.ijporl.2017.04.029
Suescún-Vargas JM. Crianza & salud para el bienestar de la familia. Sociedad Colombiana de Pediatría. Cuerpo extraño en la vía aérea: un accidente potencialmente grave pero fácilmente prevenible. 2006;31–3.
Maggiolo J, Rubilar L, Girardi G. Cuerpo extraño en la via aérea en pediatría. Neumol Pediatr. 2015;10(3):106–10. DOI: https://doi.org/10.51451/np.v10i3.350
Janahi IA, Khan S, Chandra P, Al-Marri N, Saadoon A, Al-Naimi L, et al. A new clinical algorithm scoring for management of suspected foreign body aspiration in children. BMC Pulm Med. 2017;17(1):61. DOI: https://doi.org/10.1186/s12890-017-0406-6
Correa C, González Casas DD, Rincón LC, Peña R, Luengas JP. Diagnóstico y tratamiento de cuerpos extraños en la vía aérea pediátrica: serie de casos. Pediatria (Santiago). 2016;49(4):122–7. DOI: https://doi.org/10.1016/j.rcpe.2016.09.004
Pitiot V, Grall M, Ploin D, Truy E, Ayari Khalfallah S. The use of CT-scan in foreign body aspiration in children: A 6 years’ experience. Int J Pediatr Otorhinolaryngol. 2017;102:169–73. DOI: https://doi.org/10.1016/j.ijporl.2017.08.036
Sink JR, Kitsko DJ, Georg MW, Winger DG, Simons JP. Predictors of Foreign Body Aspiration in Children. Otolaryngol Neck Surg 2016;155(3):501-7 DOI: https://doi.org/10.1177/0194599816644410