¿Es COVID-19 una enfermedad que afecta la médula ósea? Experiencia en donantes sanos de células hematopoyéticas en un centro de trasplante.
Contenido principal del artículo
Resumen
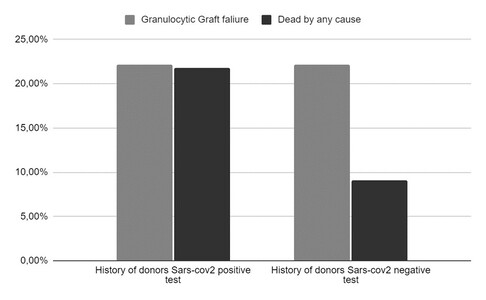
Objetivo: escribir y analizar el efecto de la infección por el virus SARS-CoV-2 sobre la movilización de células en donantes de precursores hematopoyéticos que acudieron a la unidad de trasplante de precursores hematopoyéticos de una institución médica de alta complejidad en Medellín, Colombia. Métodos: estudio transversal retrospectivo analítico basado en registros médicos de pacientes sometidos a trasplante de médula ósea en una entre marzo de 2020 y marzo de 2021.Resultados: de 64 donantes y receptores de células hematopoyéticas, el 22.2 % de los receptores con antecedentes positivos de infección del donante tuvieron fracaso del injerto de granulocitos en comparación con el 9.1 % de los receptores sin estos antecedentes; no hubo diferencia en la tasa de mortalidad. La mediana de células CD34 movilizadas en población donante con antecedente de infección fue de 5 437 965 [RIC 5 070 714 – 7 215 985], similar a los donantes sin antecedente (Mediana de 5 976 773 [RIC 5 046 689 – 7 276 463]) sin encontrar diferencias (p=0.28).Conclusiones: no es posible determinar que la infección por SARS-CoV-2 genere cambios en las células que se movilizan de un donante de células madre hematopoyéticas por lo demás sano, con base en el análisis estadístico que realizamos, no creemos que los datos varíen si se amplía la población estudio, sin embargo se requieren más estudios prospectivos en el futuro.
Descargas
Detalles del artículo

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Licencia Creative Commons
Atribución-NoComercial-CompartirIgual 4.0 Internacional (CC BY-NC-SA 4.0)
Usted es libre de:
Compartir - copiar y redistribuir el material en cualquier medio o formato.
Adaptar - remezclar, transformar y construir a partir del material
La licencia no puede revocar estas libertades en tanto se sigan los términos de la licencia.
- Atribución — Usted debe dar crédito de manera adecuada, brindar un enlace a la licencia, e indicar si se han efectuado cambios. Puede hacerlo en cualquier forma razonable, pero no de forma tal que sugiera que usted o su uso tienen el apoyo del licenciante.
- NoComercial — Usted no puede hacer uso del material con propósitos comerciales.
- CompartirIgual— Si remezcla, transforma o crea a partir del material, debe distribuir su contribución bajo la misma licencia del original.
- No hay restricciones adicionales — No puede aplicar términos legales ni medidas tecnológicas que restrinjan legalmente a otras a hacer cualquier uso permitido por la licencia.
Referencias
Wiggill TM, Mayne ES, Vaughan JL, Louw S. Overview of the Haematological Effects of COVID-19 Infection Adv Exp Med Biol. 2021;1321:163-172. DOI: https://doi.org/10.1007/978-3-030-59261-5_14
Yu F, Jia R, Tang Y, Liu J, Wei B. SARS-CoV-2 infection and stem cells: Interaction and intervention. Stem Cell Res. 2020;46:101859. DOI: https://doi.org/10.1016/j.scr.2020.101859
Pascutti MF, Erkelens MN, Nolte MA. Impact of Viral Infections on Hematopoiesis: From Beneficial to Detrimental Effects on Bone Marrow Output. Front Immunol Front Immunol. 2016;16;7:364 DOI: https://doi.org/10.3389/fimmu.2016.00364
Debuc B, Smadja DM. Is COVID-19 a New Hematologic Disease? Stem Cell Rev Rep. 2021;17(1):4-8. DOI: https://doi.org/10.1007/s12015-020-09987-4
Domínguez-Rojas J, Campano W, Tasayco J, Siu-Lam A, Ortega-Ocas C, Atamari-Anahui N. Thrombotic thrombocytopenic purpura associated with COVID-19 in a critically ill child: a Peruvian case report. Bol Méd Hosp Infant México. 2022;79(2):7012. DOI: https://doi.org/10.24875/BMHIM.21000061
Terpos E, Ntanasis‐Stathopoulos I, Elalamy I, Kastritis E, Sergentanis TN, Politou M, et al. Hematological findings and complications of COVID ‐19. Am J Hematol. 2020;95(7):834-47. DOI: https://doi.org/10.1002/ajh.25829
Lazarian G, Quinquenel A, Bellal M, Siavellis J, Jacquy C, Re D, et al. Autoimmune haemolytic anaemia associated with COVID‐19 infection. Br J Haematol. 2020;190(1):29-31. DOI: https://doi.org/10.1111/bjh.16794
Rosenzweig JD, McThenia SS, Kaicker S. SARS‐CoV‐2 infection in two pediatric patients with immune cytopenias: A single institution experience during the pandemic. Pediatr Blood Cancer [Internet]. Pediatr Blood Cancer. 2020;67(9):e28503. DOI: https://doi.org/10.1002/pbc.28503
Hernandez JM, Quarles R, Lakshmi S, Casanas B, Eatrides J, McCoy E, et al. Pancytopenia and Profound Neutropenia as a Sequela of Severe SARS-CoV-2 Infection (COVID-19) With Concern for Bone Marrow Involvement. Open Forum Infect Dis. 2021;8(2):ofab017. DOI: https://doi.org/10.1093/ofid/ofab017
Sharma A, Bhatt NS, St Martin A, Abid MB, Bloomquist J, Chemaly RF, et al. Clinical characteristics and outcomes of COVID-19 in haematopoietic stem-cell transplantation recipients: an observational cohort study. Lancet Haematol. 2021;8(3):e185-93. DOI: https://doi.org/10.1016/S2352-3026(20)30429-4
Ljungman P, de la Camara R, Mikulska M, Tridello G, Aguado B, Zahrani MA, et al. COVID-19 and stem cell transplantation; results from an EBMT and GETH multicenter prospective survey. Leukemia. 2021;35(10):2885-94. DOI: https://doi.org/10.1038/s41375-021-01302-5
Daudt LE, Corso MCM, Kerbauy MN, de Assis LH dos S, Rechenmacher C, Colturato I, et al. COVID-19 in HSCT recipients: a collaborative study of the Brazilian Society of Marrow Transplantation (SBTMO). Bone Marrow Transplant. 2022;57(3):453-9. DOI: https://doi.org/10.1038/s41409-021-01561-x